Поставь даркнет
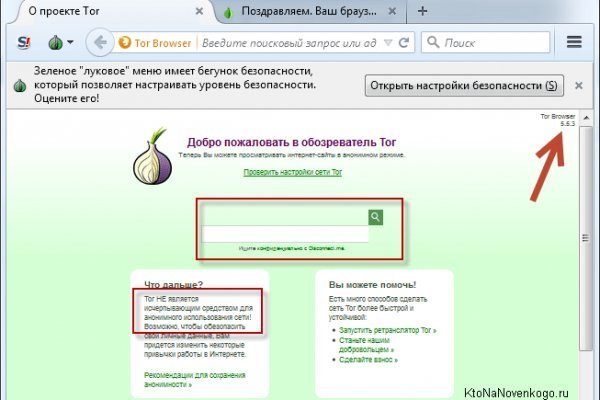
Раз в три месяца все пароли нужно менять; По возможности везде использовать двухфакторную идентификацию; Не вводить персональные данные и данные банковских карт на подозрительных сайтах; Не указывать свой номер телефона и адрес электронной почты для получения карт лояльности, кредита и участия в акциях. Таким образом, шпионы не смогут получить доступ к вашей персональной информации через эти источники. Однако насколько безопасно посещать теневой интернет с точки зрения закона вопрос неоднозначный. I2P это сервис прокси, который пропускает весь трафик через себя в том числе приложения и мессенджеры. Долгосрочные тарифы сервиса наиболее выгодные, также они открывают доступ к зашифрованному облачному хранилищу Backblaze, которое будет бесплатно доступно вам в течение года. Вот общее описание каждого уровня интернета: Видимая сеть Видимая сеть, или чистая сеть это часть интернета, в которую вы можете войти в любое время при помощи обычных браузеров (таких как Chrome, Firefox, Safari.д.). Используйте отдельный адрес электронной почты. Начните работу с CyberGhost 3 period; Private Internet Access mace защитит вас от рекламы и вредоносного ПО при работе в Дарквебе Доступно для: Windows Mac Андроид iOSкламу. Что такое браузер Tor? Пользуйтесь даркнетом! Даркнет через Андроид Не буду нагонять жути. Попробуйте ExpressVPN без риска прямо сейчас. Проверка браузера tor Как работает Tor-Браузер Принцип работы tor браузера Вся суть и принцип работы браузера отображена в логотипе луковице. Фото: Leon Neal / Getty Images В 2022 году информацию в Tor Browser признали запрещенной к распространению в России. Заходите на сайты только по ссылкам, которым вы доверяете. Единственная проблема PIA заключается в том, что сервис зарегистрирован в США, закладки что вызывает немало вопросов к приватности и конфиденциальности данных. Не проблема, ведь мы расскажем вам как зайти в даркнет не только через TOR, но и с вашего телефона, будь это айфон или андроид устройство. Iphone 12 (iphone 12 PRO, iphone 12 PRO MAX дата выхода, цена, слухи, обзор, характеристики. Здесь вы найдёте тысячи бесплатных книг на любой вкус. Сценарии, созданные с помощью JavaScript, могут быть опасными, если им удастся что-то сохранить наркота на компьютере. Покупка товаров по низкой цене. В даркнете есть сайты поддержки и онлайн-общения, на которых вы можете получить советы и рекомендации без необходимости раскрывать свою личность. Например библиотеки, литературные журналы.
Поставь даркнет - Как выглядит закладка наркотиков
Изучайте сайты перед посещением. Если окажется, что этот VPN-сервис вам не подходит, вы сможете вернуть свои деньги обратно. Даркнет предоставляет шанс людям из стран со строгой цензурой свободно общаться без риска подвергнуть себя опасности. Если вы испытываете симптомы болезни или другие проблемы со здоровьем, вы можете найти в даркнете врачей, готовых предложить вам свой опыт. Перед использованием даркнета я рекомендую заранее изучить сайты вы можете узнать репутацию нужных сайтов в интернете при помощи обычного браузера. Даже если даркнет разрешён в стране вашего пребывания, за вами могут начать следить только лишь за использование Tor и других браузеров для даркнета. Как зайти в даркнет с телефона (Android). Местные серверы обычно обеспечивают максимальную скорость, поэтому выбирайте самый ближайший сервер. Не размещать фото документов в сети. С его помощью вы сможете посещать как скрытые, так и обычные сайты. Он также может быть использован для обеспечения доступа к даркнету. Он может быстро стать некрасивым. . Более того, в этой сети также есть наёмные убийцы, детская порнография и даже онлайн-трансляции убийств. И наоборот, Onion Browser, который рекомендует Tor Project, бесплатен. Даркнетом пользуются в первую очередь для того, чтобы обеспечить собственную безопасность и анонимность в сети. По словам эксперта, существуют два понятия даркнет (DarkNet) и дарквеб (DarkWeb). Причина заключается в том, что трафик усложнен тем, что TOR пытается предоставлять пользователям максимальную анонимность. . Также российский суд запретил приложение браузера в Google Play и ограничил доступ к программе Tor Browser. Наслаждайтесь безопасным доступом к даркнету! Например, есть специальные дистрибутивы для. Поддерживайте программное обеспечение в актуальном состоянии - если у вас есть новая версия программного обеспечения, а вы продолжаете использовать устаревшую версию, вы не будете защищены от новейших киберугроз. Я рекомендую ExpressVPN, поскольку он очень безопасный, сверхбыстрый и предоставляет набор функций конфиденциальности для обеспечения анонимности в даркнете. В этой статье я расскажу как попасть в Даркнет с мобильного устройства или компьютера. Что такое Orbot? В этом случае ваш трафик сначала проходит через сеть Tor, а после через VPN. И расскажу что можно там найти. Tor шифрует связь и переводит даные через сеть узлов, управляемых волонтерами по всему миру. Власти используют даркнет как инструмент для поимки преступников, совершающих незаконные действия, среди которых торговля людьми, наркотиками, оружием и другие преступления. Средняя скорость составила 46 Мбит/с, тогда как исходная скорость равнялась 50 Мбит/с снижение составило всего. Евросоюза. Все информация которую вы отправляете или получаете проходит через 3 случайно выбранных узла сети. Даркнет это самая противоречивая и опасная часть интернета, а доступ к нему предоставляется только через специальные браузеры, такие как Tor. Например, база данных вашей компании может находится в Глубинной сети. Защита от утечек данных является ключевым аспектом защиты личных данных в принципе и не дает им попасть в чужие руки. Компания Tor Project запустила мобильную версию своего браузера, который позволяет пользователям смартфонов на Android получить доступ к даркнету (darknet). VPN могут помочь вам скрыть эту информацию от сайтов и обеспечить постоянную защиту. Поисковые системы даркнета не похожи на Google и другие обычные поисковые системы. Хочу заметить что сайты имеющие вот такие имена rrdgrtsdfdertreterwetro2hsxfogfq. После этого вы можете "Подключиться" или "Настроить" Tor. Установите файл. Вы не сможете получить доступ к страницам Глубинной сети через обычный поиск, поскольку поисковые движки не индексируют такие страницы этот уровень интернета доступен только пользователям с конкретной ссылкой или данными для входа. Другой альтернативой является Freenet ; как и I2P, он не предоставляет доступ к ссылкам домена. Анонимная сеть представляет собой систему не связанных между собой виртуальных туннелей, предоставляющая передачу данных в зашифрованном виде. Начните работу с Private Internet Access Дополнительные советы для защиты в даркнете Есть множество причин заходить в даркнет, но при этом он также подвергает вас множеству опасностей. Не используйте настоящие фото, номер телефона или имя. Программа работает на основе TOR и обеспечивает безопасность и анонимность, но она платная. .
Также вы можете указать, для каких сайтов необходимо отключить https Everywhere и NoScript. Не забывайте, что Tor создан правительством США, поэтому вполне вероятно, что правительство осуществляет слежку. Используйте Биткоин. Однако у этих понятий есть некоторые различия. Мое единственное замечание к этому сервису связано со стоимостью его услуг, которая начинается от 6,67/месяц. Придется заплатить 1,99 доллара за возможность ее использования. После этого можно выходить в даркнет. Получите надежный iOS VPN. Самое главное что могу вам посоветовать. Прекратите скачивать файлы: вредоносные программы можно найти в темной сети так же, как и в обычной сети. . Темная паутина включает стандартные веб-платформы, такие как форумы, биржи криптовалют и веб-сайты, такие как Facebook. В интернете есть множество информации, предоставляемой экспертами по безопасности, например ExpressVPN рекомендует ссылки на проверенные сайты в домене. CyberGhost предлагает на выбор несколько тарифов, и самым выгодным из них является наиболее долгосрочный. Если вы хотите использовать Tor в сети с ограничениями и блокировкой Tor (например в библиотеке или общем рабочем пространстве выберите "Настроить". В даркнете вы сможете найти как законные так и незаконные сайты и действия, поскольку он никак не регулируется. Вход и использование Даркнет с помощью Tor: он позволяет вам получить доступ к темным веб-сайтам с доменом «.onion». . В переводе с английского dark означает «темный а net переводится как сеть. После успешного подключения запустите браузер Tor для Android и попробуйте перейти на любой сайт если страница загружается, вы успешно подключились к сети Tor. Часто их объединяют между собой под общим словом «даркнет». Сеть состоит из нод тысяч серверов, созданных добровольцами для поддержания анонимности. Что такое I2P? Для каких целей можно использовать даркнет? Самым популярным браузером для даркнета является Tor; но есть и другие сети Freenet, Riffle и I2P. Остерегайтесь мошенников! Как работает Tor? Она работает следующим образом: если соединение с VPN-сервером неожиданно оборвется, интернет-подключение будет заблокировано до устранения проблем, что защитит вас от случайных утечек данных. Как подключиться к даркнету? Через рандомизированную сетевую инфраструктуру реализация «виртуальных транспортных туннелей». Мошеннические сайты Хакеры в даркнете могут без труда завладеть вашими персональными данными при помощи троянов, фишинга и прочих мошеннических сайтов и программ. Использование VPN в даркнете является мерой предосторожности, которую я настоятельно рекомендую соблюдать. У Tor есть альтернативы?